這兩天有個特別的新聞,一位年輕男子,因為低血糖,造成肢體僵直,出動救護車緊急送至醫院急救。
低血糖的定義:血糖值< 70 mg/dl。
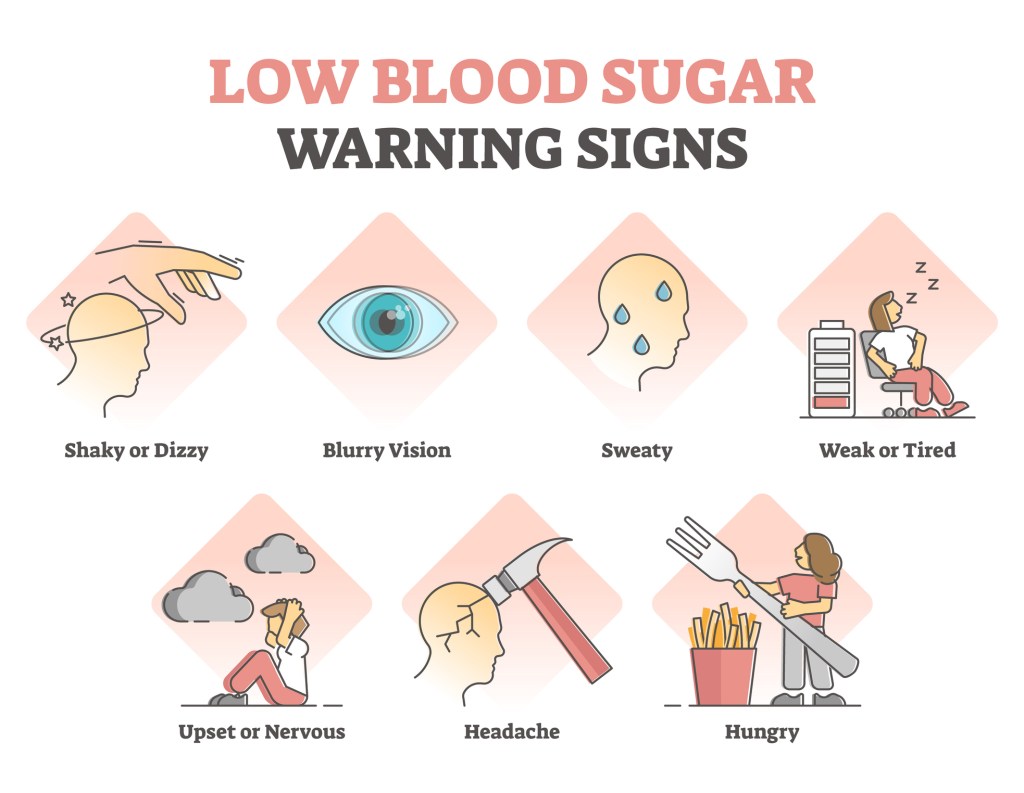
低血糖的症狀:
一旦發生低血糖,內分泌系統,與神經系統會做出反應,避免低血糖的惡化,進而產生一系列的症狀。
常見的症狀有:
心悸,手抖,身體顫抖,冒冷汗,飢餓感⋯等自主神經症狀。
自主神經症狀,是人體發出的警訊,有助於我們辨認,並做出反應。
頭痛,頭暈,嗜睡,意識不清,昏迷,癲癇發作⋯等中樞神經糖缺乏症狀。
長期反覆的低血糖,會造成認知功能下降,失智風險上升。
心律不整或是心因性猝死也是嚴重低血糖的併發症之一。
低血糖腦病變,也時有所聞,甚至變成植物人,一睡不起。
有些人即使已經處在低血糖的狀態,仍無自覺,稱作不自覺低血糖,老年人,長期糖尿病患者,慢性腎臟病患者,都是高危險群。
糖份的控制固然重要,可以避免長期的併發症,
但是,避免低血糖的發生,才是成功控糖最重要的先決條件。
低血糖的危險因子:
藥物相關:
SU類(刺激胰島素分泌,長效型的風險較高),
胰島素(尤其是速效胰島素),施打的劑量與時機,搭配進食的醣量,才能安全有效,
乙型阻斷劑(抑制自主神經反應,使心跳快不起來⋯)
疾病相關:
肝腎功能不全,自主神經病變,低血糖病史,認知障礙,糖尿病病程較久⋯。
生活飲食習慣相關:
激烈運動而未適當補糖,營養不良,三餐不定,延誤用餐,空腹飲酒⋯。
特殊案例一:
易怒,情緒失控的低血糖患者,一早到診間,對抽血的護理師與身旁的糖友很不客氣,甚至口出惡言,抱怨東抱怨西,血糖一量,發現是因為:血糖低於50 mg/dl 而不自知,趕緊補糖,喝下含糖果汁,125 ml 小寶吉,才回過神來。
特殊案例二:
隔空抓藥,疑似被附身的半夜低血糖,經過調整速效胰島素注射劑量與時間,就不曾再發生。
特殊案例三:
胰島腫瘤的患者,產生過多的胰島素,造成反覆的低血糖。
特殊案例四:
常常失眠的二型糖友,因為要隨時注意第一型糖友的老婆,半夜低血糖冒冷汗,全身濕透時,要起來幫她補糖。
低血糖的處理:
當患者意識清楚,可以補充口服15克的糖,如:果汁125 ml或方糖3顆,等待15分鐘,量測血糖,若血糖未達70 mg/dl以上,再補一次,等15分鐘,若仍未達70 mg/dl,則建議送醫。
巧克力,冰淇淋,蛋糕,雖然也是高糖食物,但因為也含高油脂,會影響血糖上升的速度,不是最理想的緊急補糖選擇。
意識不清的嚴重低血糖,建議緊急送醫。
送醫之前,不建議硬塞食物,避免嗆到窒息,可以側放頭部,在其舌下或牙縫塗上果糖,糖槳或蜂蜜⋯等。
有些患者,可由其照顧者或家人,緊急肌肉注射升糖素。
所有的糖友都應該積極量測血糖,
建議配合連續血糖監測,
找出低血糖的盲點,
優化調整藥物組合,
配合飲食運動習慣,
避免低血糖的發生。
相關文章連結: